Bé gái 10 tháng tuổi mắc dị tật sọ mặt hiếm gặp
“Thời gian đầu mới sinh, em không dám nhìn con, cứ nhìn con là em lại không kìm được nước mắt vì thấy thương, thấy tội cho con quá. Em không biết bệnh của con có chữa trị được không, rồi tương lai con sẽ ra sao. Giờ đây, khi thấy con khoẻ mạnh, ngoại hình được cải thiện từng ngày em thấy thật kỳ diệu, mọi việc đều vượt quá mong đợi của em”.
Đây là lời tâm sự của mẹ bé N.H. (10 tháng tuổi, ở TP Hồ Chí Minh) không may sinh ra mang trên mình căn bệnh hiếm gặp Treacher Collins gây biến dạng vùng sọ mặt. Trong đó, khuyết hai tai, biến dạng mắt, thiểu sản xương hàm dưới, thiểu sản xương hàm trên, khe hở vòm họng, dị tật khuyết xương gò má hai bên. Bé H. vừa được các bác sĩ khoa Sọ mặt và Tạo hình - Bệnh viện Nhi Trung ương xây dựng lộ trình điều trị và tạo hình lại vùng mắt bị khiếm khuyết, đưa hai mắt của trẻ trở lại vị trí sinh lý bình thường.
Bé gái mắc bệnh lý hiếm gặp, gây dị dạng vùng sọ mặt
Nhìn con gái ngủ say sau ca phẫu thuật, mẹ bé N.H. xúc động nhớ lại: “Gia đình em đã đưa con đi nhiều nơi để khám nhưng không nơi nào tìm ra phương án điều trị tốt nhất cho bé. Lúc đó, em đã nghĩ bệnh của con không thể chữa được rồi, em tìm hiểu và đưa con ra Bệnh viện Nhi Trung ương chỉ với mong muốn điều trị được phần cằm giúp con dễ ăn uống hơn thôi. Nhưng ngoài kỳ vọng của em, tại đây con được các bác sĩ khoa Sọ mặt và Tạo hình thăm khám, xác định được đúng bệnh và xây dựng lộ trình điều trị phù hợp theo từng giai đoạn… Lúc nghe tin bệnh của con có thể chữa trị, con sẽ được tạo hình từng bộ phận khiếm khuyết và sẽ ngày càng xinh xắn hơn, em cảm thấy vô cùng bất ngờ và hạnh phúc, mọi việc đều vượt quá sự mong đợi của em”.

Bác sĩ Đặng Hoàng Thơm - Trưởng khoa Sọ mặt và Tạo hình, Bệnh viện Nhi Trung ương cho biết: Bé N.H. mắc hội chứng Treacher Collins, gây ảnh hưởng đến sự phát triển của xương và mô trên mặt, khiến bé N.H. bị biến dạng nặng vùng sọ mặt. Bé bị khuyết hai tai; biến dạng vùng mắt, có khe hở xương số 6, 8 vùng hàm mặt, làm ổ mắt của trẻ bị kéo xuống dưới; thiểu sản xương hàm dưới; thiểu sản xương hàm trên; khe hở vòm họng; khuyết xương gò má hai bên. May mắn là não bộ của trẻ không bị ảnh hưởng.
Sau khi tiến hành khám và hội chẩn đa chuyên khoa, các bác sĩ xác định tình trạng bệnh của trẻ là một trường hợp khó. Dị tật sọ mặt rất phức tạp, ảnh hưởng nghiêm trọng đến chất lượng cuộc sống và tương lai của bé, cần lên kế hoạch phẫu thuật kỹ lưỡng theo lộ trình phù hợp với tình trạng bệnh và độ tuổi của trẻ.
Kế hoạch phẫu thuật tạo hình cho bệnh nhi được xây dựng gồm 4 giai đoạn. Theo đó, ở giai đoạn 1, trẻ được can thiệp sớm các biến dạng vùng quanh ổ mắt, đưa mắt trở về vị trí sinh lý bình thường, đồng thời chuẩn bị tổ chức phần mềm để can thiệp vào xương, ghép xương gò má cho trẻ trong giai đoạn sau. Ở giai đoạn 2, trẻ sẽ được tạo hình xương hàm dưới, tái tạo ngành lên và góc xương hàm dưới, vá khe hở vòm họng để giúp trẻ ăn uống dễ dàng hơn. Giai đoạn 3, trẻ sẽ được ghép xương và tạo hình gò má cung tiếp hai bên bằng xương sọ tự thân. Giai đoạn 4, khi trên 7 tuổi, trẻ sẽ được phẫu thuật tạo hình vành tai.
“Một khuôn mặt mới, một tương lai mới” dần mở ra với bé gái mắc dị tật sọ mặt hiếm gặp
Bác sĩ Đặng Hoàng Thơm - người trực tiếp phẫu thuật cho bé N.H. cho hay: “Chúng tôi lựa chọn tập trung can thiệp vùng quanh ổ mắt của trẻ ở giai đoạn sớm nhất do bệnh nhi không bị thiểu sản xương thân xương hàm dưới mà chủ yếu thiểu sản ngành lên của xương hàm dưới, vì vậy bệnh nhi không bị chèn ép hô hấp. Trong khi đó, tại vùng mắt, trẻ có khe hở số 6, 8 về xương, dây chằng góc mắt ngoài bị khuyết, góc mắt ngoài hai bên bị thấp hơn so với vị trí sinh lý bình thường, thiếu tổ chức cơ phần mềm mi dưới, gây tình trạng trễ mi, thường xuyên chảy nước mắt, góc nhìn bị hạn chế. Nếu không phẫu thuật, can thiệp sớm sẽ ảnh hưởng đến thị lực và thẩm mỹ của trẻ”.
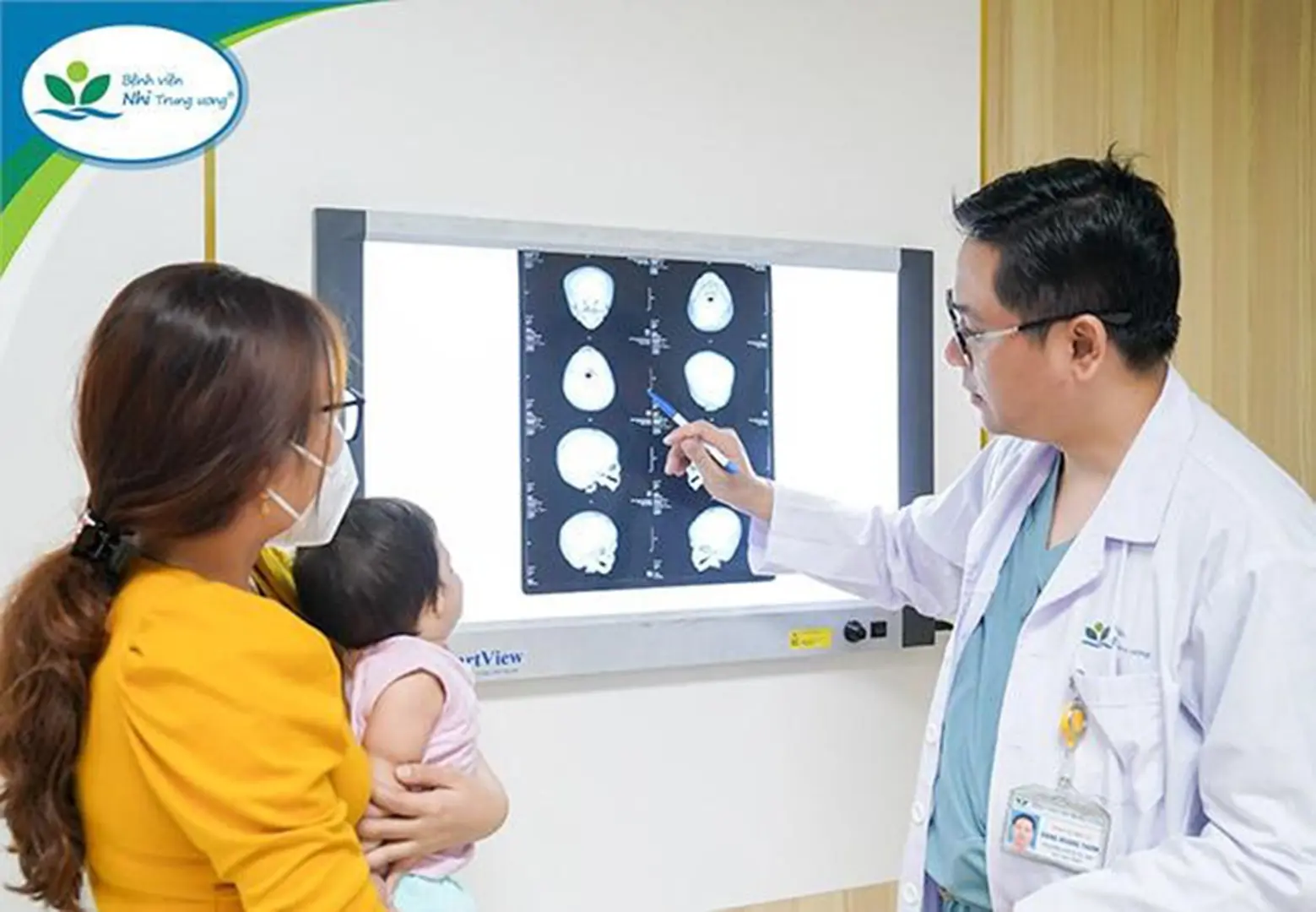
Sau ca phẫu thuật kéo dài gần 2 giờ đồng hồ, bé N.H. đã được các bác sĩ tái tạo lại dây chằng góc mắt ngoài hai bên; chuyển vị trí góc mắt ngoài về vị trí sinh lý bình thường (vị trí nằm ngang thay vì trễ xuống dưới như bệnh lý của bé). Bù đắp tổn khuyết da và cơ vùng mi dưới bằng chuyển vạt da cơ lấy từ vùng mi trên; đóng khe xương hở và tạo hình sàn ổ mắt hai bên.
Ngay sau phẫu thuật, vị trí mắt của trẻ đã về vị trí sinh lý bình thường. 4 ngày sau phẫu thuật, mắt trẻ đã giảm phù nề, tình trạng dị hình của khuôn mặt đã được cải thiện rõ rệt. “Trước phẫu thuật, mi mắt trên của trẻ bị kéo trễ xuống, không có nếp mí khiến khuôn mặt trẻ lúc nào cũng buồn rầu, sau mổ tạo hình nếp mí tự nhiên, mắt trẻ mở to, cân đối” - bác sĩ Thơm vui mừng cho biết.
“Mới chỉ mấy ngày thôi mà khuôn mặt con đã thay đổi rõ rệt, giờ con đã xinh lên nhiều lắm rồi, mắt con to, tròn, con cười lên rất đáng yêu. Em nhìn con thấy không còn nhiều khác biệt so với các bé khác như trước nữa. Chỉ một thời gian nữa thôi, con sẽ được các bác làm phẫu thuật chỉnh sửa thêm khiếm khuyết khác và rồi con sẽ trở thành một cô bé xinh xắn. Em cảm thấy rất vui và hạnh phúc. Em xin cảm ơn bác sĩ Thơm và các bác sĩ, điều dưỡng tại khoa khoa Sọ mặt và Tạo hình, Bệnh viện Nhi Trung ương đã tận tình cứu chữa cho con, giúp con cải thiện rất nhiều về ngoại hình” - người mẹ trẻ chia sẻ với ánh mắt tràn đầy niềm vui và hy vọng.
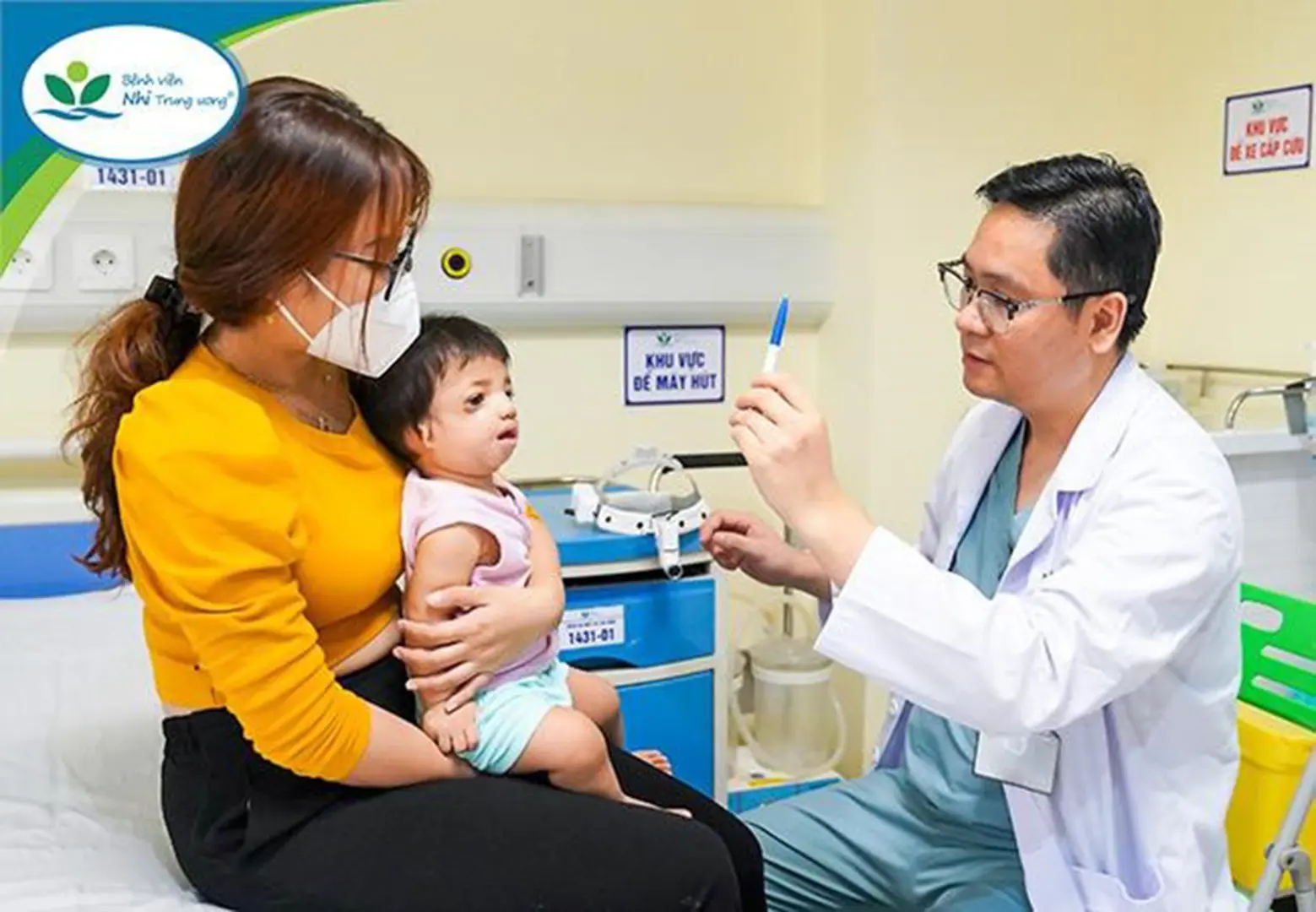
Hội chứng Treacher Collins là rối loạn di truyền hiếm gặp với tỷ lệ mắc bệnh khoảng 1/50.000 trẻ sinh ra sống. Bệnh gây ra biến dạng về mắt, tai, xương hàm,… ở cả 2 bên của khuôn mặt. Trẻ mắc bệnh thường không bị ảnh hưởng đến trí tuệ.
Đặc điểm lâm sàng
Các đặc điểm chính: Rãnh mí mắt nghiêng xuống từ trong ra ngoài, khuyết ở vùng mí mắt dưới, bất thường lông mi, dị tật răng hàm, tóc trước lỗ tai ngoài (mai) lệch ra phía trước, xương gò má phẳng (thiểu sản ngành xương gò má), cằm tụt và mặt hình con cá.
Các đặc điểm hay gặp: miệng rộng, lỗ tai đóng thấp, bất thường hình thái tai ngoài, vòm khẩu cái cao, biến dạng khoang mũi, răng mọc lệch, khớp cắn hở, mất dẫn truyền thính giác.
Các bất thường khác ít gặp hơn: Khe hở khẩu cái, khuyết bờ mí mắt trên, hai mắt xa nhau và chậm phát triển trí tuệ.
Ở các bệnh nhân bị ảnh hưởng nặng: đường thở bị chèn ép bởi thiểu sản xương hàm dưới, lưỡi tụt và teo mũi sau. Chứng ngưng thở khi ngủ và hội chứng đột tử ở trẻ sơ sinh có thể xảy ra.
Bệnh viện E phẫu thuật miễn phí cho trẻ dị tật khe hở môi, vòm miệng
Kinhtedothi - Ngày 30/5, Bệnh viện E, trường Đại học Y Dược - Đại học Quốc gia Hà Nội và tổ chức Operation Smile đã khám và điều trị phẫu thuật nhân đạo dành cho các trẻ em dị tật khe hở môi, vòm miệng tại khoa Nội Nhi tổng hợp, Bệnh viện E.
CMC giúp các em nhỏ dị tật khe hở môi, hàm ếch viết tiếp ước mơ
Kinhtedothi - Mới đây, đại diện CMC đã tham dự chương trình Phẫu thuật nhân đạo dành cho các bệnh nhân mang dị tật khe hở môi, hàm ếch tại Bệnh viện Việt Nam – Cuba.

Phẫu thuật miễn phí cho trẻ em dị tật hàm mặt ở Quảng Ngãi
Kinhtedothi - Tất cả ca phẫu thuật sẽ được thực hiện miễn phí. Ngoài ra, bệnh nhân được hỗ trợ một phần chi phí đi lại và ăn ở trong suốt thời gian lưu viện.






