Hành trình kỳ diệu sửa lỗi nhịp tim cho trẻ sơ sinh
Quyết tâm không để trẻ tử vong sau chào đời
Nhiều năm qua, Trung tâm sàng lọc, chẩn đoán trước sinh và sơ sinh, Bệnh viện Phụ sản Hà Nội đã phát hiện, hỗ trợ can thiệp cứu nhiều ca bệnh nặng ở trẻ sơ sinh sau khi phát hiện bé bệnh lý từ bào thai. Không chỉ vậy, các bác sĩ phẫu thuật tim trẻ em cũng đã có những bước tiến dài trong can thiệp, điều trị bệnh lý tim bẩm sinh.

Nhưng có lẽ, trong cuộc đời làm nghề của GS.TS Nguyễn Duy Ánh - Giám đốc Bệnh viện Phụ sản Hà Nội chưa từng gặp một ca sản khoa khó như trường hợp sản phụ T.L. (33 tuổi, Hà Nội).
Cụ thể, sản phụ T.L. (33 tuổi, Hà Nội), tiền sử lupus ban đỏ 6 năm nay. Khi mang thai, chị khám thai tại phòng khám tư, đến tuần 22 phát hiện em bé có tình trạng rối loạn nhịp tim thai (thông thường, tim thai dao động từ 120 – 160 lần/phút nhưng thai nhi lại có nhịp tim rất chậm, dao động 50 – 60 lần/phút).
Chị T.L. đến khám tại Bệnh viện Phụ Sản Hà Nội và được chẩn đoán thai nhi có tiên lượng nặng, chậm phát triển trong tử cung, tim to, tràn dịch màng ngoài tim số lượng nhiều, có tình trạng Block nhĩ thất cấp độ III. Đây là bệnh lý rối loạn nhịp tim rất nặng. Chị được chỉ định tiếp tục điều trị lupus ban đỏ và nhập viện ngay để theo dõi tình trạng thai nhi.

Theo TS Đỗ Tuấn Đạt - Trưởng khoa sản phụ A4, Bệnh viện Phụ sản Hà Nội, trong quá trình theo dõi, thăm khám cho sản phụ và thai nhi, các bác sĩ kỳ vọng sẽ giữ thai đến 37 tuần để em bé đủ phát triển và trải qua cuộc phẫu thuật đặt máy tạo nhịp ngay sau sinh. Tuy nhiên, khi thai kỳ ở tuần thứ 35, chức năng tim thai của trẻ diễn biến xấu rất nhanh, có dấu hiệu bị phù tim.
Vì vậy, các bác sĩ đã quyết định mổ lấy thai khi thai nhi ở tuần thứ 35. Tuy nhiên, ngay sau sinh, nếu di chuyển trẻ từ Bệnh viện Phụ sản Hà Nội sang Bệnh Nhi Trung ương, mặc dù chỉ vài trăm mét nhưng trẻ có thể không qua khỏi trước khi lên bàn phẫu thuật.
GS.TS Nguyễn Duy Ánh - Giám đốc Bệnh viện Phụ Sản Hà Nội chia sẻ: “Với nhịp tim rất chậm, trái tim của bé có thể ngừng ngay trong bụng mẹ hoặc những giờ đầu sau khi chào đời. Kể cả vận chuyển nhanh sang Bệnh viện Nhi Trung ương chỉ cách vài trăm mét, có bác sĩ hồi sức theo sát, nhưng bé vẫn có nguy cơ trụy tuần hoàn, trụy tim mạch, ngừng tim ngay trên đường, trước khi được bác sĩ tim mạch can thiệp.

Những ca bệnh rối loạn nhịp tim nặng như trường hợp này không hiếm gặp. Nhưng đa số việc đón trẻ chào đời không thành công vì sự sống của trẻ được tính bằng phút. Thậm chí, đã có gia đình tốn tiền tỉ để đưa trẻ sang nước ngoài điều trị nhưng vẫn thất bại”.
Hội đồng thống nhất xin ý kiến chỉ đạo của Ban Giám đốc hai Bệnh viện, cử một ekip bác sĩ Tim mạch và Gây mê hồi sức của Bệnh viện Nhi Trung ương do TS Nguyễn Lý Thịnh Trường – Giám đốc Trung tâm Tim mạch, Bệnh viện Nhi Trung ương làm trưởng ekip, phối hợp cùng bác sĩ của Bệnh viện Phụ Sản Hà Nội để thực hiện ca phẫu thuật đặt máy tạo nhịp tim cho bé M.A ngay sau sinh tại Bệnh viện Phụ Sản Hà Nội.
Quyết tâm “Không để thai nhi tử vong sau khi chào đời”, GS.TS Nguyễn Duy Ánh cùng ê-kíp hội chẩn liên viện giữa Bệnh viện Phụ sản Hà Nội và Bệnh viện Nhi Trung ương cứu bằng được thai nhi của sản phụ đang ở giai đoạn nguy kịch của bệnh tim bẩm sinh.
Giải pháp được hội đồng chẩn đoán liên viện đặt ra là phải thiết kế ngay một phòng mổ đặc biệt đảm bảo yêu cầu nghiêm ngặt, trong đó, bàn mổ tim nhi khoa ngay cạnh bàn mổ đẻ tại Bệnh viện Phụ Sản Hà Nội. Với những trường hợp đặc biệt này, các bác sĩ phải tận dụng từng giây, từng phút để cứu sống em bé ngay sau khi chào đời.
Quyết định chưa có tiền lệ
15 giờ ngày 9/10, công tác chuẩn bị tại phòng mổ vô cùng khẩn trương, tất cả phải đảm bảo các yếu tố về điều kiện phẫu thuật, các quy định ngặt nghèo về vô trùng để thực hiện một ca phẫu thuật tim nhi khoa ngay tại Bệnh viện Phụ Sản Hà Nội.
Chỉ trong 16 giờ đồng hồ, thay vì 2 tuần để chuẩn bị phòng mổ này, hàng chục y, bác sĩ từ nhiều chuyên khoa của 2 bệnh viện được huy động “chạy đua” xuyên đêm để thực hiện ca mổ lấy thai và phẫu thuật đặt máy tạo nhịp tim cho trẻ ngay sáng hôm sau.

Quyết định lập phòng mổ này chưa có tiền lệ của hai viện đã cứu sống em bé có bệnh lý tim phức tạp. Tại Việt Nam, chưa một bệnh viện phụ sản nào có phòng mổ đặc biệt như vậy.
Ngày 10/10, hai cuộc phẫu thuật lấy thai và đặt máy tạo nhịp tim ngay tại phòng sinh đã được các bác sĩ Bệnh viện Phụ Sản Hà Nội và Bệnh viện Nhi Trung ương thực hiện nối tiếp nhau.
Bé M.A. chào đời, nặng 2.150g, lúc này nhịp tim của em bé rất thấp, khoảng 50 lần/phút, có khi xuống 35 lần/phút. Rất nhanh chóng, trẻ được đặt ống nội khí quản, làm xét nghiệm, siêu âm tim, đánh giá tình trạng nhịp,…
Tiếp đó, ekip phẫu thuật Bệnh viện Nhi Trung ương đã tiến hành đặt máy tạo nhịp tim tạm thời để cấp cứu cho bé M.A. Với tình trạng trẻ đẻ non, cân nặng thấp, suy đa cơ quan, rối loạn đông máu nặng, rất dễ gây chảy máu, các bác sĩ đã phải rất cẩn thận, tỉ mỉ thực hiện các bước đặt máy tạo nhịp tim.
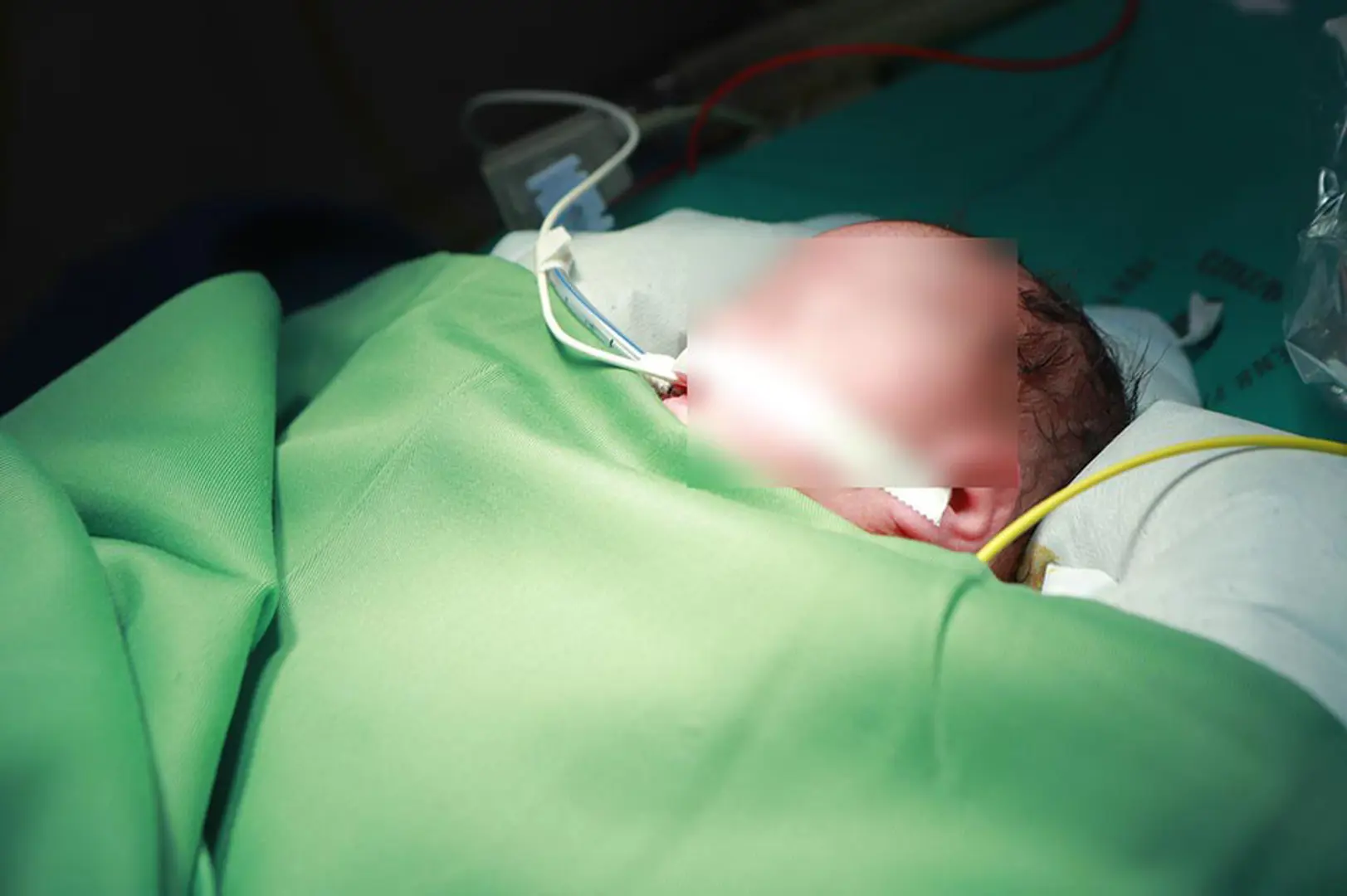
Đặc biệt, khâu hồi sức trong khi mổ vô cùng quan trọng, ekip gây mê đã phải hồi sức rất tích cực để giữ cho huyết động bệnh nhi ổn định trong toàn bộ cuộc phẫu thuật.
Rất may mắn, với sự chuẩn bị kỹ lưỡng và chu đáo của cả ekip, quá trình phẫu thuật của bệnh nhi đã diễn ra thuận lợi, sau khi được đặt máy tạo nhịp tim tạm thời, nhịp thất lên 120 lần/phút, bé M.A. được chuyển sang Bệnh viện Nhi Trung ương để tiếp tục chăm sóc, điều trị tích cực rối loạn chức năng các cơ quan, điều trị nhiễm trùng, thở máy và hỗ trợ vận mạch.
Đến nay, sau gần 1 tháng, cân nặng của trẻ đã tăng lên 2,5kg, tình trạng sức khỏe ổn định. Đây là em bé sơ sinh đầu tiên mắc bệnh lý rối loạn nhịp nặng nề, suy tim, được cứu sống thành công.
“Ban đầu, chúng tôi không ai dám chắc ca mổ sẽ thành công vì tình trạng của bệnh nhi quá nhiều vấn đề. Nhưng nếu không quyết tâm, sẽ không bao giờ có được một kết quả kỳ diệu như hôm nay và sẽ là kết quả tốt đẹp cho nhiều gia đình sau này.

Đây là bước đột phá, mở ra trang mới cho việc phối hợp sản - nhi, tăng cơ hội cứu sống mới cho những em bé có bệnh tương tự thay vì nhiều năm nay chỉ đón những trẻ này chào đời thường thất bại” - GS.TS Nguyễn Duy Ánh chia sẻ.
Từ thành quả của ca bệnh đặc biệt này, Giám đốc Bệnh viện Phụ sản Hà Nội nghĩ đến phương án thiết lập buồng mổ riêng chuyên sâu như mổ tim nhi đặt trong khu mổ để chữa tổn thương tim, tiếp tục mang lại kỳ tích sản - nhi cho nhiều gia đình không may có con mắc tim bẩm sinh từ trong bào thai.
Hiện nay mỗi năm, có khoảng 30.000-40.000 trẻ sơ sinh chào đời tại Bệnh viện Phụ Sản Hà Nội, trong số đó có 1% trẻ có dị tật tim bẩm sinh.
Trẻ mắc tim bẩm sinh có rất nhiều thể, trong đó có những bệnh có thể can thiệp trong năm đầu sau sinh, nhưng cũng không ít trường hợp phải cấp cứu khẩn trương để cứu sống trẻ. Trường hợp rối loạn nhịp như trên thì sự sống chỉ tính bằng giây, bằng phút. Đây là thách thức lớn cho cả bác sĩ sản và nhi khoa.
Với kỹ thuật hiện đại ngày nay, nhiều bệnh tim bẩm sinh có thể phát hiện khi thai ở tuần thứ 18-22, cũng có những bệnh lý phát hiện được từ tuần thai thứ 12-16. Tuy nhiên, cũng chỉ 70% các bệnh lý tim bẩm sinh được phát hiện trong thời kỳ mang thai. Riêng với bệnh block nhĩ thất cấp độ 3 gần như không có thuốc để điều chỉnh nhịp tim. Bệnh này thường phát hiện sau tuần thứ 20 của thai kỳ.
TS Đinh Thúy Linh - Giám đốc Trung tâm Sàng lọc, Chẩn đoán trước sinh và sơ sinh, Bệnh viện Phụ sản Hà Nội
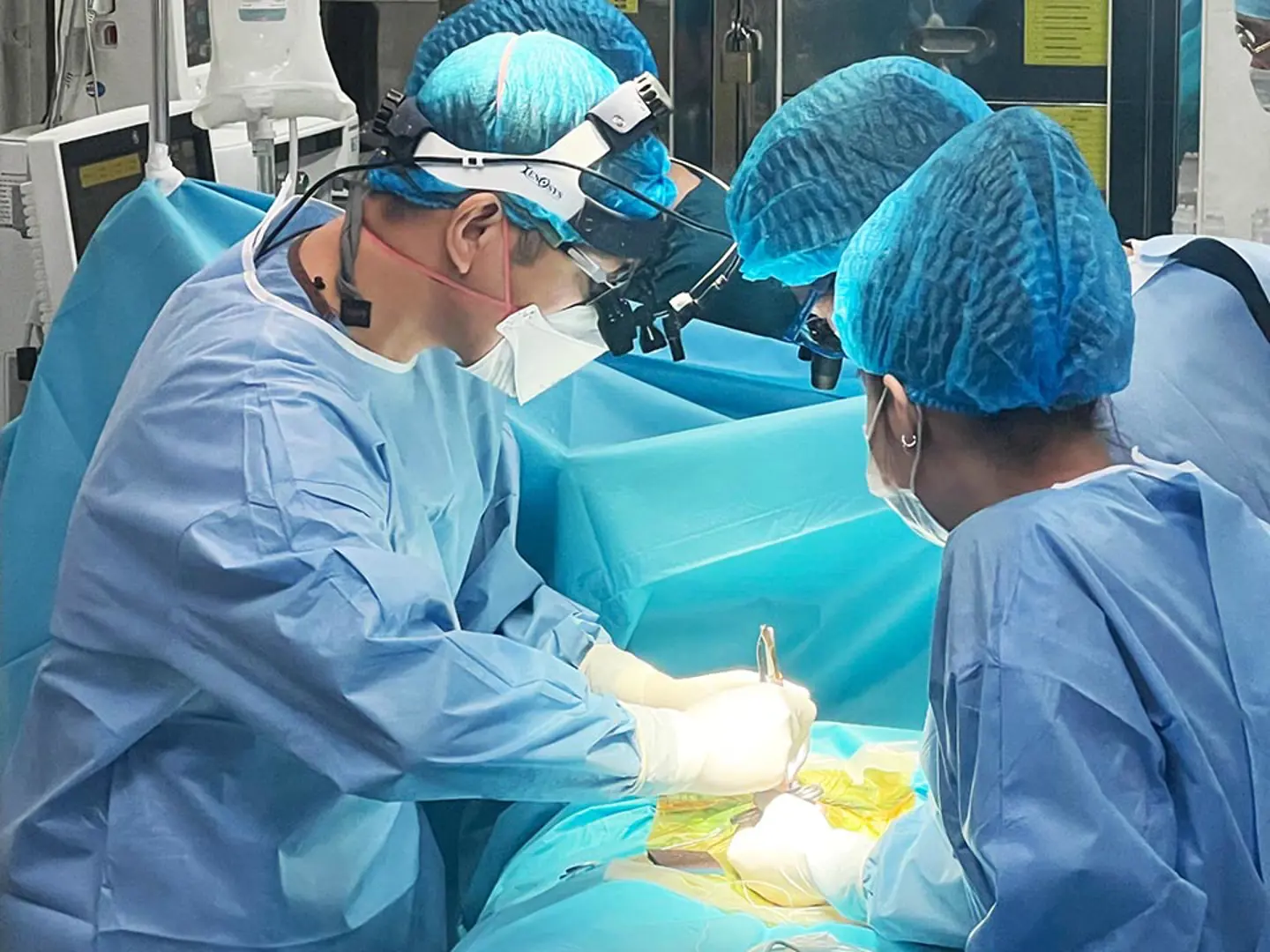
Đặt máy tạo nhịp tim ngay tại phòng sinh cho trẻ bị tim bẩm sinh nặng
kinhtedothi - Chiều 3/11, thông tin từ Bệnh viện Phụ Sản Hà Nội, đơn vị vừa phối hợp với Bệnh viện Nhi Trung ương thực hiện đặt máy tạo nhịp tim ngay tại phòng sinh cho em bé bị tim bẩm sinh nặng, được chẩn đoán Block nhĩ thất độ III từ trong thai kỳ.

12 ngày “chạy đua” cứu bé trai 12 tuổi mắc viêm cơ tim cấp do virus
Kinhtedothi - Sau cơn sốt cao liên tục trong 4h, bé trai 12 tuổi ở Tân Sơn – Phú Thọ đã ở trong tình trạng nguy kịch vì viêm cơ tim cấp do virus.
Đặt máy tạo nhịp cho bé 40 ngày tuổi mắc tim bẩm sinh phức tạp
Kinhtedothi - Ngày 5/9, thông tin từ Bệnh viện E, các bác sĩ ở khoa Phẫu thuật tim trẻ em, Trung tâm tim mạch của bệnh viện đã tiến hành can thiệp đặt máy tạo nhịp cấp cứu cho một em bé mới được 40 ngày tuổi bị mắc tim bẩm sinh block nhĩ thất, thông liên nhĩ, suy tim nặng.






